Информация о беременности
Материал опубликован:
Обновлён:
Беременность – это прекрасный, трепетный период в жизни женщины. Он наполняет жизнь особым смыслом и несет множество положительных изменений не только для организма будущей мамы, но для осознания ею себя как женщины. Этот период также требует к себе более чуткого внимания и ответственности как со стороны будущей мамы, так и со стороны будущего папы.
Для того чтобы этот период прошел легко и беззаботно, будущим родителям необходимо к нему тщательно подготовиться.
Начать подготовку к беременности следует с ряда диагностических процедур, которые включают в себя следующие шаги:
- консультации специалистов: для женщин – это врач-гинеколог, а для мужчин – врач-андролог;
- определение группы крови и резус-фактора у обоих будущих родителей;
- биохимические, гормональные лабораторные исследования;
- анализы на инфекции, передающиеся половым путем;
- посещение генетика.
Медицинская диагностика позволит выявить у родителей заболевания, которые могут повлиять на зачатие и развитиебудущего ребенка. Среди распространенных причин, по которым беременность не наступает,наиболее часто встречаются эндокринные нарушения, воспалительные процессы мочеполовой системы, спаечные процессы в малом тазу, аутоиммунные заболевания, генетическая несовместимость будущих родителей. Чем раньше начнется лечение подобных проблем, тем быстрее наступит долгожданная беременность.
Важным аспектом подготовки к беременностиявляется психологическая готовность родителей к беременности и появлению малыша. Некоторые женщины бояться наступления этого периода из-за неизвестности предстоящего и страха перед возможными осложнениями и болезненными родами. В таком случае женщине необходимо обратиться к перинатальному психологу, который поможет побороть страхи и подготовиться к беременности и предстоящим родам.
Будущей маме необходимо знать первые признаки и особенности протекания беременности, чтобы точно знать, что долгожданное событие произошло. К самым доступным способам определения беременности относят следующие:
- основной признак беременности – отсутствие менструального кровотечения;
- аптечный тест на определение беременности;
- лабораторный анализ на уровень ХГЧ;
- посещение акушера-гинеколога;
- ультразвуковое исследование;
Нормальная беременность это одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
Жалобы, характерные для нормальной беременности:
1) Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход (1,2).
2) Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
3) Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота). Или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
4) Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности (3–5). Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
5) Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
6) Варикозная болезнь развивается у 20-40% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
7) Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
8) Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Беременность по триместрам
Весь период беременности принято делить на 3 триместра. Это связано с тем, что каждый триместр имеет свои особенности как для будущей мамы, так и для развития плода.
Первый триместр начинается с 1-го дня последней менструации и длится до 12 недель. Второй триместр – с 13-ой до 27-ой недели.Третий триместр начинается с 28-ой недели и заканчивается появлением малыша на свет.
Важно, чтобы будущая мама могла разделить радость этого периода с близкими людьми. Будущий папа, ближайшие родственники, друзья своей поддержкой, заботой и любовью могут значительно облегчить и улучшить состояние беременной женщины в случае каких-либо трудностей, связанных с беременностью. Понимание состояния беременной, эмоциональная поддержка и принятие изменений в поведении будущей мамы положительно скажутся как на настроении беременной, так и на здоровье будущего малыша.
Первый триместр одновременно один из самых важных и сложных. Для будущей мамы беременность – это совершенно новое состояние, к которому необходимо привыкнуть не только физически, но и психологически.
Как только женщина узнает о наступлении беременности, ей необходимо встать на учет в женскую консультацию. Врач акушер-гинеколог проведет осмотр и определит все необходимые диагностические процедуры.
Первый триместр часто связан с изменением самочувствия и настроения вследствие гормональной перестройки организма. В первом триместре женщина может столкнуться со следующими симптомами:
- частая смена настроения;
- сонливость, утомляемость, слабость;
- непереносимость запахов;
- тошнота, рвота;
- нетипичные пищевые пристрастия;
- болезненность молочных желез;
- повышенное слюноотделение;
В этот период будущей маме необходимо больше отдыхать, не поднимать тяжести, скорректировать свое питание, употреблять больше овощей и фруктов, следить за режимом дня, хорошо высыпаться, избавиться от вредных привычек.
Первый триместр является самым важным для развития будущего малыша, так как именно в этот период происходит закладка будущих органов у эмбриона. На начальных этапах эмбрион очень мал в размерах, всего 2 мм, но у него уже формируется нервная трубка, хорда (из нее формируется потом позвоночник) и закладываются кровеносные сосуды. С каждой неделей зародыш растет, и к концу первого триместра его размер составляет 6-7 см, а вес – около 20 г. Головной мозг развивается очень интенсивно, величина головы намного превосходит величину тела. Пальчики на руках и ногах разделяются, формируется мочевыделительная система, к 9 неделе начинают работать почки. К 12-ой неделе плод уже шевелится, но он еще такой крошечный, что женщина не замечает этого.
Уже на первом УЗИ можно услышать сердцебиение малыша.
Второй триместр для женщины обычно проходит гораздо спокойнее: организм перестроился, токсикоз прекратился, женщина уже осознала новый статус и привыкла к нему, окружающие уже начинают замечать округлившийся животик.
Если во втором триместре у будущей мамы появляются симптомы, которые ее беспокоят, то ей необходимо как можно скорее обратиться к своему врачу-акушеру-гинекологу. К таким симптомам можно отнести:
- отеки на руках, ногах, лице;
- слишком частые сокращения матки, сопровождающиеся болевым синдромом;
- поздний токсикоз;
- простудные заболевания, ангина, грипп, коронавирус, обострение герпеса и др;
Второй триместру плодасопровождаетсяогромным скачком в росте и развитии. К концу второго триместрарост будущего малышаможет достичь 36 см, а вес 800-900 г. Будущий малышуже способен воспринимать свет и звуки, начинает чувствовать вкус околоплодных вод. Головной мозг малыша многократно увеличивается, покрывается извилинами и бороздами – он начинает совершать целенаправленные движения и реагировать на сигналы, получаемые от внешнего мира. Созревают и начинают функционировать все системы его организма: пищеварительная, нервная, эндокринная, кровеносная и дыхательная. К концу второго триместра плод еще не завершил свое развитие и не готов появится на свет, но, благодаря современным акушерским технологиям, дети, рожденные в конце второго триместра, выживают в 80% случаев.
Третий триместрдля беременной женщины часто сопровождается дискомфортом, обусловленным растущей маткой, которая начинает оказывать давление на внутренние органы. Будущая мама может столкнуться со следующими симптомами:
- частые позывы к мочеиспусканию;
- проблемы с желудочно-кишечным трактом, такие как изжога, запоры.
- одышка, поверхностное дыхание;
- неуклюжесть, проблемы с комфортным положением тела во время сна;
- тренировочные схватки;
Важно помнить, что в этот период также необходимо внимательно относиться к своему здоровью и самочувствию. При возникновении болевых ощущений и кровянистых выделений необходимо обратиться к врачу.
На третьем триместре многие будущие мамы, особенно если переживают беременность впервые, испытывают тревогу и страх перед предстоящими родами. Чтобы справиться с нервным напряжением, беременнойнеобходимо психологически подготовиться к родам.
Будущая мама может записаться в «Школу материнства», организованную на базе женской консультации Тамбовской ЦРБ. Психолог женской консультации расскажет будущим мамам о физиологических и психологических изменениях, которые происходит в организме беременной женщины, научит техникам снижения эмоционального напряжения, подготовит будущих мам ко встрече с долгожданным малышом.
К 38 неделям беременность считается доношенной, но малыш может родиться и в 42 недели и это тоже считается нормой.
В третьем триместре малыш начинает ощущать вкус и может реагировать на то, что ест мама. Ребенок окончательно готовится к появлению на свет: закладываются молочные зубы внутри десен, продолжается развитие иммунной системы, кожа приобретает розовый цвет, покрывается смазкой и постепенно разглаживается,уменьшается количество пушковых волос, округляются конечности, на голове вырастают волосы, ноги выступают за края пальцев. К 33 неделям внутренние органы уже полностью сформированы. После этого ребенок уже в основном копит подкожный жир, чтобы набрать массу.
После 30 недель ребенок принимает такое положение, чтобы появиться на свет (головой вниз). Но иногда этого не происходит, и ребенок остается в тазовомпредлежании. В животе становится все теснее и движения малыша становятся менее активными, но сильно ощутимыми и мама может различить удар рукой или ногой.
К 38 неделям малыш уже полностью выглядит как новорожденный и весит примерно 3 кг.
Беременность не обязательно продлится ровно 40 недель – это лишь среднестатистический срок. Родившийся на 39 неделе малыш будет считаться доношенным, а роды – срочными. На этом сроке как мама, так и плод готовы к родам. Если беременность продлится 41 или 42 недели, то это тоже не выйдет за рамки нормы. Впрочем, окончательное решение остается за врачом, и, если он посчитает, что беременность переношенная, будет принято решение индуцировать роды.
Готовим материал к публикации.
Боль внизу живота любого характера
Любая боль внизу живота: тянущая, ноющая, острая, схваткообразная, спазмы – это тревожный сигнал. Обязательно необходим осмотр врача и определение причины боли.
Кровяные выделения из половых путей
Подобные выделения, даже, если они очень скудные (коричневатого или розоватого цвета) могут быть признаком угрозы прерывания беременности или других опасных осложнений беременности. На поздних сроках это может быть симптомом отслойки плаценты Необходимо обратиться как можно скорее для осмотра врачом акушером-гинекологом, который проведет осмотр, при необходимости УЗИ и определяет причину, по которой появились такие симптомы.
Появление водянистых выделений
Такие выделения можно рассматривать как подтекание или даже излитие околоплодных вод. Если беременность доношенная и было диагностировано излитие, то роды могут произойти в ближайшие сутки. Поэтому такой симптом – повод для посещения врача акушера-гинеколога.
Слабое шевеление плода
Если заметили снижение активности плода (менее 10 движений плода в сутки) или, наоборот, очень бурное шевеление, это повод обратиться к врачу для установления причины изменения активности плода. При обращении врач акушер-гинеколог проводит тщательный осмотр, оценивает сердцебиение плода, при необходимости назначает дополнительную диагностику.
Обморок, сильная головная боль, отеки, повышение артериального давления, мелькание «мушек» перед глазами, судороги рук или ног
Перечисленные симптомы, особенно появившиеся внезапно, могут признаком грозного осложнения беременности – преэклампсии. Необходим срочный осмотр врача акушера-гинеколога и госпитализация для лечения в стационар.
Важно помнить! При повышении температуры тела и появлении симптомов вирусной инфекции (кашель, насморк) следует вызвать участкового врача-терапевта на дом.
При постановке на учет каждой беременной назначается обследование, которое важно пройти до 12 недель. Своевременное обследование позволит вовремя предотвратить осложнения беременности.
Обследование по протоколу «Нормальная беременность»
| Наименование исследования | 1 триместр | 2 триместр | 3 триместр |
| Направление на исследование уровня антител классов M, G к ВИЧ-1/2 и антигена p24 в крови | 1 визит | Однократно | |
| Направление на определение антител к поверхностному антигену (HBsAg) вируса гепатита В в крови или определение антигена (HbsAg) вируса гепатита В в крови | Однократно при 1-м визите | Однократно | |
| Направление на определение
суммарных антител классов М и G к вирусу гепатита С в крови |
Однократно при 1-м визите | Однократно | |
| Направление на определение антител к бледной трепонеме в крови | Однократно при 1-м визите | Однократно | |
| Направление на определение антител класса G и класса M к вирусу краснухи в крови | Однократно при 1-м визите | ||
| Направление на определение антигена стрептококка группы В в отделяемом цервикального канала | Однократно 35-37 | ||
| Направление на микроскопическое исследование влагалищных мазков | Однократно при 1-м визите | Однократно | |
| Направление на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены | Однократно при 1-м визите | ||
| Направление на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) | Однократно при 1-м визите | ||
| Направление на определение антирезусных антител у резус- отрицательных женщин | 1 визит | 18-20 нед | 28 нед |
| Направление на проведение общего (клинического) анализа крови | Однократно при 1-м визите | Однократно | |
| Направление на проведение биохимического анализа крови(АЛТ,АСТ, общ белок, билирубин общ и прям мочевиа,креатинин, глюкоза | Однократно при 1-м визите | Однократно | |
| Направление на определение нарушения углеводного обмена (определение уровня глюкозы или гликированного гемоглобина (HbA1c) в венозной крови) натощак | Однократно при 1-м визите | ||
| Направление на проведение ПГТТ | Однократно при 1-м визите в группе высокого риска ГСД, если нет нарушения углеводного обмена | Однократно при 1-м визите в случае 1-го визита во 2-м триметре в группе высокого риска ГСД если нет нарушения углеводного обмена, или в 24-28 недель в группе низкого риска ГСД, если нет нарушения углеводного обмена | |
| Направление на проведение коагулограммы(АЧТВ, фибриноген, ПВ) | Однократно при 1-м визите | ||
| Направление на исследование уровня ТТГ | Однократно при 1-м визите | ||
| Направление на проведение общего (клинического) анализа мочи | |||
| Направление на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) | При 1-м визите на любом сроке беременности, если с момента последнего исследования прошло более 3-х лет при отрицательном ВПЧ-статусе и нормальных данных предыдущих цитологических исследований (NILM), или если с момента последнего исследования прошло более 1 года при положительном или неизвестном ВПЧ-статусе, или хотя бы одном патологическом предыдущем цитологическом исследовании (ASCUS, LSIL, HSIL) вне зависимости от проведения терапии в анамнезе | ||
| Направление на пренатальный биохимический скрининг | В 11-13 недель: РАРР-А и β- субъединица ХГЧ | ||
Лабораторные методы обследования
- Рекомендовано направлять беременную пациентку на исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека-1/2 (далее – ВИЧ) и антигена p24 (Human immunodeficiency virus HIV 1/2 + Agp24) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови или определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител класса G (IgG) и класса M (IgM) к вирусу краснухи (Rubella virus) в крови однократно при 1-м визите в 1-м или 2-м триместрах беременности.
- Рекомендовано направлять беременную пациентку на определение антигена стрептококка группы B (S. agalactiae) в отделяемом цервикального канала в 35-37 недель беременности.
- Рекомендовано направлять беременную пациентку на микроскопическое исследование влагалищных мазков при 1-м визите и в 3-м триместре беременности, включая микроскопическое исследование отделяемого женских половых органов на гонококк (Neisseria gonorrhoeae), микроскопическое исследование отделяемого женских половых органов на трихомонады (Trichomonas vaginalis), микроскопическое исследование влагалищного отделяемого на дрожжевые грибы.
- Рекомендовано направлять беременную пациентку на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены однократно на выявление бессимптомной бактериурии при 1-м визите.
- Рекомендовано направлять беременную пациентку на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) однократно при 1-м визите.
- Рекомендовано направлять резус-отрицательную беременную пациентку на определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа крови при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на проведение биохимического общетерапевтического анализа крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение нарушения углеводного обмена при 1-м визите и в 24-26 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение перорального глюкозотолерантного теста (ПГТТ) с 75 г глюкозы в 24-28 недель беременности, в случае если у нее не было выявлено нарушение углеводного обмена.
- Рекомендовано направлять беременную пациентку на проведение коагулограммы (ориентировочного исследования системы гемостаза) при 1-м визите и перед родами.
- Рекомендовано направлять беременную пациентку на исследование уровня тиреотропного гормона (ТТГ) в крови однократно при 1-м визите.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа мочи при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано после 22 недель беременности во время каждого визита беременной пациентки определять белок в моче.
- Рекомендовано направлять беременную пациентку на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) при 1-м визите во время беременности.
Инструментальные диагностические исследования
- Рекомендовано направлять беременную пациентку на проведение УЗИ плода при сроке беременности 11-13 недель 19-21 неделя и 30-34 недели.
- Рекомендовано направлять беременную пациентку на проведение кардиотокографии (КТГ) плода с 33 недель беременности с кратностью 1 раз в 2 недели.
Готовим материал к публикации.
Готовим материал к публикации.
Готовим материал к публикации.
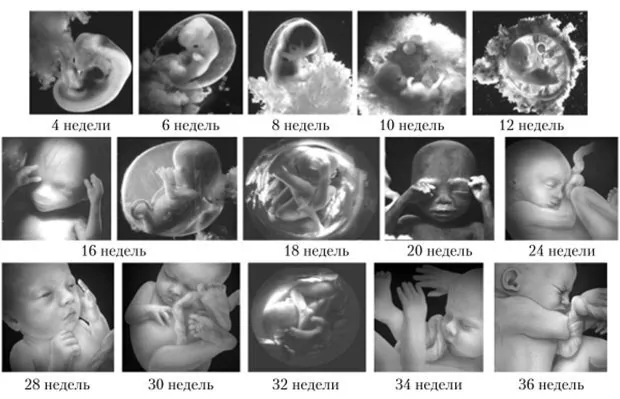
Длится беременность в среднем 40 акушерских недель. Эмбриональные недели – время, которое малыш фактически существует (с момента зачатия), а акушерскими считают время от первого дня последней в цикле зачатия менструации.
Все исчисления, которые ведутся во время ожидания малыша, указываются именно в акушерских неделях. По ним составлены таблицы у специалистов УЗИ, по таким срокам будут ориентироваться на правильность формирования плода, оценивать, как он растет и развивается.
Описание развития ребенка в утробе матери по неделям
1 НЕДЕЛЯ
Эндометрий в матке, готовящейся к имплантации оплодотворенной яйцеклетки.
2 НЕДЕЛЯ
Выделение из фолликула яйцеклетки. Именно в эти сутки ей предстоит встретиться со сперматозоидом.
3 НЕДЕЛЯ
Процесс оплодотворения, положивший начало развитию эмбриона. Через 3-6 дней после овуляции зигота перестает быть таковой и становится бластоцистой. Бластоциста имеет два слоя: внутренний позднее станет внутренними органами ребенка, а внешний отвечает за процесс имплантации. После того как бластоциста «прилипла», начинается ее постепенное погружение в эндометрий, ворсинки внешнего слоя бластоцисты соединяются с кровеносными сосудами женщины, зародыш начинает питаться– получать все, что ему нужно для развития из материнской крови.
4 НЕДЕЛЯ
Бластоциста уже стала эмбрионом и он приобрел первые характеристики: его вес – около 0.5 грамма, рост – менее 1 миллиметра. Формируется три зародышевых лепестка. Наружный станет кожными покровами ребенка, средний ляжет в основу поэтапного образования сердца и сосудов, половых органов, костей и мышечной ткани, а внутренний будет органами пищеварения, дыхания и мочеполовой системы.
Появляется зачаток спинного мозга. Сам малыш выглядит как шарик. На этом сроке он научился добывать кислород из материнской крови с помощью хориона.
5 НЕДЕЛЯ
Рост эмбриона на этой неделе – уже около 1.5 миллиметров, вес – в пределах 1 грамма. Начинают закладываться половые клетки. Начало формирования головного мозга ребенка.
Эта неделя считается одной из самых важных, поскольку сейчас у ребенка закладывается прообраз нервной системы – трубка, которой предстоит стать головным и спинным мозгом.
6 НЕДЕЛЯ
Рост эмбриона– около 3.5-4 мм, вес – около 1.5 граммов.
На этом сроке у ребенка начинается формирование иммунной системы – закладывается вилочковая железа. Сердце уже стучит, но пока неравномерно. Начинается формирование рук, закладывается формирование глаз и ушей. Появляется первичная плацента не более 1 сантиметра толщиной. Стартует образование маточно-плацентарного кровотока.
7 НЕДЕЛЯ
Рост эмбриона около 5-7 миллиметров. Вес – 1.5 грамма, малыш достигает размера зернышка белой фасоли.
На текущем сроке формируются нервные волокна, концу 7 недели малыш начинает двигаться, но пока рефлекторно. Начинается формирование органов зрения, поэтому на 7 неделе женщине важно употреблять достаточное количество витамина А и фолиевой кислоты, определяются зачатки глаз, живот и грудь, а на ручках проявляются пальцы.
Единственная кишка разделяется на отделы, им предстоит позднее стать пищеводом, желудком, глоткой, поджелудочная железа на этой неделе начинает вырабатывать первый инсулин. Появляется трахея, сердце становится четырехкамерным. Пол пока неочевиден.
8 НЕДЕЛЯ
Рост малютки превышает 2.5 сантиметра. По размерам он похож на некрупную виноградину.
Продолжают формироваться лицевые структуры. Головной мозг отделился от спинного, начинает появляться мозжечок. Малыш получает возможность двигать головкой. Возникновение нервных импульсов в головном мозге.
9 НЕДЕЛЯ
Размером малютка напоминает крупную виноградину – рост до 5.5 сантиметров, а вес – около 5 граммов. Диаметр плодного яйца – около 35 мм. Начинается формирование будущих зубов внутри челюстей. Наряду с мозжечком, в головном мозге появляется гипофиз. Закладываются черепные и спинномозговые нервы. Развитие эмбриона получает новый толчок — начинается формирование полушарий в мозге.
10 НЕДЕЛЯ
Завершился эмбриональный период развития и начался фетальный. Малыш именуется плодом и так будет до самых родов. Внешне он уже похож на человека – хвостика больше нет, есть четыре конечности, копчик, голова.
Вес малютки – около 10 граммов, рост – от 6 до 7 мм. По размерам он напоминает небольшую сливу. Продолжается развитие и разветвление нервной системы.
Головной мозг имеет два полушария, начинается формирование первых нейронных связей. К концу недели малыш начинает подносить ручки ко рту, трогать свое лицо. Почки активно производят мочу, малыш заглатывает воды и писает, воды обновляются каждые 3.5-4 часа. Головка округляется, появились губы и веки, заложены носик и ушные раковины. Теперь у малыша есть шея, и он начинает поворачивать головку. Начинают расти первые волосы, тонкая кожа начинает чувствовать первые тактильные ощущения.
Руки длиннее ног, на кончиках пальцев есть маленькие ноготки, работают суставы (локти и колени). С этой недели стартует процесс минерализации костей, пока они больше напоминают хрящи. Также на этом сроке появляется диафрагма. Малышу свободно в матке, он плавает и постоянно переворачивается. В конце 10 недели малыш начинает различать (пока лишь очень условно) вкус – на языке формируются вкусовые рецепторы.
11 НЕДЕЛЯ
Весит ребенок более 15 граммов, его рост – около 8 сантиметров. По размерам он напоминает среднюю грушу.
У малыша развивается новая способность — он различает запахи, идет формирование сетчатки глаз, радужной оболочки, хрусталика и роговицы. Кости начинают накапливать кальций, питание беременной должно быть составлено с учетом повышенной потребности в нем.
12 НЕДЕЛЯ
Рост достигает 9-10 сантиметров, а вес – примерно 20 граммов. Эти параметры сопоставимы с лимоном среднего размера. Пленка между пальцами исчезает, они приобретают завершенный вид.
Периоды сна сменяются периодами активности, растут мышцы, а потому малыш активно двигается (даже во сне), он уже умеет сосать свой пальчик.
13 НЕДЕЛЯ
Его рост – около 11 сантиметров, вес – около 30 граммов.
Время для закладки зачатков зубов. Завершилось формирование среднего уха. В головном мозге активно растет мозговое вещество, каждый день в нем становится на 250 тысяч новых клеток больше. Минерализация костей идет полным ходом: первыми твердеют череп и позвоночник и только потом – конечности. На этой неделе малыш обзаводится ребрами. Сформированы все органы дыхательной системы, и грудная клетка начинает расширяться.
Формируются голосовые связки.
Развитие во втором триместре
14 НЕДЕЛЯ
Рост малыша сейчас – 12-14 сантиметров, а вес достигает 50 граммов. По размерам он напоминает небольшой гранат. у него появляются отпечатки пальцев. Головной мозг достаточно созрел, чтобы взять контроль над органами и системами на себя. Сердце малютки перекачивает до 25 литров крови в сутки.
15 НЕДЕЛЯ
Малыш становится больше. Его размеры сопоставимы с яблоком – рост составляет 16 сантиметров, а вес – около 100 граммов. В головном мозге появляются первые извилины. Мозжечок уже лучше координирует движения конечностей. Происходит важный момент во внутриутробном развитии – плод различает темноту и свет.
У мальчиков начинает вырабатываться собственный тестостерон, девочки пока собственных половых гормонов не производят. Объем околоплодных вод нарастает и это норма.
16 НЕДЕЛЯ
Весит уже до 130 граммов. Рост малыша – 17 сантиметров, по размерам он напоминает крупный плод авокадо и без труда смог бы поместиться на ладони взрослого. Начали работать мышцы, отвечающие за движения глаз. Появились ресницы.
Завершилось формирование мышечного каркаса, теперь все мышцы лишь растут. На этой неделе начинают полноценно трудиться железы внутренней секреции. Длина пуповины достигает полуметра.
Теперь уже точно определяется пол малыша на УЗИ. Полным ходом идет формирование и запуск иммунных процессов.
17 НЕДЕЛЯ
Весит малыш около 160 граммов, а его рост достигает 19-20 сантиметров. По размерам он похож на новорожденного щенка.
Считается, что на этой неделе малыш начинает видеть сны. Нервная система развита настолько, что малыш получил возможность координировать движения простые и комбинированные: сосать кулачок он может уже не потому, что так получилось, а потому, что ему этого хочется.
Появляется инстинкт самосохранения – при громком звуке кроха группируется, сжимается. Теперь малыш меньше спит.
18 НЕДЕЛЯ
Весит малыш сейчас до 220 граммов, его рост – около 22 сантиметров. В сравнении с овощами и фруктами ребенок сопоставим со спелым манго. Кора головного мозга формируется очень интенсивно. Завершился процесс минерализации костей черепа и больших парных костей. Ножки ребенка впервые превысили по длине ручки. Ребенок заглатывает до 400 мл амниотической жидкости в сутки. Так он тренирует свою пищеварительную систему и органы выделения мочи. Закладываются постоянные зубы.
19 НЕДЕЛЯ
Сейчас его рост – около 24 сантиметров, а вес – около 300 граммов. Он напоминает большой томат. Сформированы брови и ресницы. Малыш шевелится давно, но именно сейчас он достиг размеров, при которых женщина может начать его ощущать.
На этой неделе малыша можно поздравить с обретением полноценного слуха. Теперь он начинает воспринимать звуковые волны. Можно начинать читать крохе сказки и петь песни, которые после его появления на свет будут им восприниматься как уже знакомые, а потому – обладать успокаивающим эффектом.
20 НЕДЕЛЯ
Сейчас его размеры сопоставимы с папайей: рост – около 26 сантиметров, вес – 350 граммов.
На этой неделе формируется рефлекс моргания, в полную силу начинает работать иммунная система. Сейчас становится очевидно – правша ребенок или левша. Семь из десяти малышей сосут правый палец, именно правая сторона у них и будет преобладающей.
На этой неделе слабое, еле уловимое толкание изнутри начинает чувствовать большинство женщин, беременных впервые.
21 НЕДЕЛЯ
Вес составляет уже более 400 граммов, а рост может достигать 28 сантиметров. По размерам его можно сравнить с куклой.
Нервная система развивается без перерывов и выходных, каждую секунду появляются тысячи новых клеток-нейронов. В головном мозге активно образуются борозды и извилины. Развиваются и оттачиваются рефлексы. В головном мозге развивается центр, который потом будет отвечать за распознавание речи.
22 НЕДЕЛЯ
Вес ребенка составляет более 500 граммов, рост – 30 сантиметров. Размеры сопоставимы с кукурузным початком.
Малыш уже похож на новорожденного. Жировая клетчатка на этой неделе начинает распределяться по всему телу, завершается формирование позвоночника. Начинается созревание легких.
Подходит к концу закладка и укрепление костей позвоночника.
23 НЕДЕЛЯ
Рост чуть более 30 сантиметров. Вес 560-580 граммов. Формируется дыхательный рефлекс – легкие совершают особые рефлекторные движения.
Активно работают потовые и сальные железы. У ребенка уже есть любимые и нелюбимые звуки. Мама может почувствовать, что малыш икает.
24 НЕДЕЛЯ
Рост – 31 сантиметр, вес – около 600 граммов. Появляются сухожильные рефлексы.
25 НЕДЕЛЯ
Рост малыша – около 33-35 сантиметров, вес – около 700-800 граммов.
Началась выработка меланина, за счет чего кожа становится розоватой. Стремительное развитие дыхательной системы.
В легких начинает вырабатываться особое вещество – сурфактант. Оно поможет альвеолам не слипаться при самостоятельном дыхании.
У ребенка происходит чередование быстрой и медленной фаз сна, преобладает быстрый сон.
26 НЕДЕЛЯ
Вес малыша – от 800 до 850 граммов, рост – более 35 сантиметров.
Мозг налаживает связь с корой надпочечников, у ребенка появляется свой собственный гормональный фон. Гипофиз начинает вырабатывать гормоны роста. У большинства мальчиков на этой неделе яички опускаются из брюшной полости в мошонку. Спит плод до 23 часов в сутки, то есть почти постоянно. Появляется способность открывать-закрывать глаза.
27 НЕДЕЛЯ
Рост малыша достигает 36-37 сантиметров, вес варьируется от 900 до 1100 граммов.
Малютка перестает умещаться в матке в полный рост и начинает принимать так называемую сгибательную позу. Улучшается зрение, теперь малыш может различать не только свет и темноту, но и цветовые расфокусированные пятна разной интенсивности. Продолжается накопление сурфактанта в легочной ткани.
Идет налаживание обменных процессов.
Развитие в третьем триместре
28 НЕДЕЛЯ
Рост малыша – 37-38 сантиметров, вес варьируется от 1200 до 1400 граммов. Пока у всех глаза голубые, радужка поменяется чуть позже. Начинает работать зрительный нерв – малыш морщится, если свет на живот падает слишком яркий. В легких завершается формирование альвеол, продолжается накопление сурфактанта. Подкожного жира становится все больше
29 НЕДЕЛЯ
Рост – 37-39 сантиметров вес может достигать 1.5 килограммов.
Завершается формирование коры головного мозга. Почки производят до половины литра мочи в сутки.
Плод начинает быстро набирать массу тела.
30 НЕДЕЛЯ
Рост ребенка – более 41 сантиметра, вес – более 1600 граммов.
Параметры можно сравнить с дыней. Завершается дифференциация коры головного мозга. Регистрируются при желании электрические потенциалы мозга. На фото, сделанном по время УЗИ, можно увидеть, что какое полоожение занял ребенок: девять из десяти малышей уже занимают в матке правильное головное положение, если нет, то шансы на разворот крайне невысоки – в утробе стало очень тесно.
31 НЕДЕЛЯ
Рост малышей сейчас превышает 41-42 сантиметра, вес подбирается к 1800-1900 граммов.
Завершается формирование поджелудочной железы и печени.
32 НЕДЕЛЯ
Рост малыша – более 43 сантиметров, вес – от 1700 до 2000 граммов. Организм малыша начинает обратный отсчет: вырабатывается в малых количествах окситоцин, который должен помочь маме подготовиться к родам, сформировать так называемую гормональную родовую доминанту.
33 НЕДЕЛЯ
Рост малыша достигает 44-45 сантиметров, вес составляет более 2 килограммов. Ребенок наращивает мышечную массу Двигательная активность плода снижается. Ему становится трудно и тесно активно двигаться в матке.
34 НЕДЕЛЯ
Рост до 45 сантиметров и весит уже от 2200 до 2500 граммов.
Плацента достигла пика своего развития, теперь в ней начинаются постепенные дегенеративные процессы – она стареет, но это не станет причиной ухудшения состояния малыша.
Стареющая плацента начинает стимулировать выработку пролактина, который готовит женщину к грудному вскармливанию. У малыша, всё, кроме веса, без изменений. Происходит укрепление скелетного аппарата.
35 НЕДЕЛЯ
Рост малютки на текущей неделе составляет 45-47 сантиметров, его вес может быть как 2400, так и 2900, все зависит от индивидуальных особенностей. За неделю набирает по 200-300 граммов.
Внешне малыш выглядит вполне готовым к рождению, но последний месяц беременности очень важен, ведь накопление сурфактанта в легочной ткани продолжается. Радужная оболочка глаз малютки становится такой, какой ей нужно быть по генетическому наследованию. Завершился процесс миелинизации нервных окончаний. Головной мозг заметно увеличился в массе, а извилины стали более глубокими. Малыш владеет уже 70 рефлексами. Накапливаются жировые отложения, кожа приобретает розоватый оттенок.
36 НЕДЕЛЯ
Вес малыша достиг 2700-3000 граммов, хотя есть и миниатюрные малютки, которые весят чуть больше 2.5 килограммов. Рост малышей в среднем – от 46 до 49 сантиметров.
Кожа стала плотной, она надежно оберегает организм малыша. Ногти впервые выступили за пределы фаланг. Минерализовались все кости, только кости черепа остаются подвижными, чтобы облегчить процесс рождения. В головном мозге работают центры мышления и логики. Мозг контролирует работу всех органов и систем.
Околоплодных вод становится меньше, ведь малышу нужно освободить хотя бы немного места в полости матки.
37 НЕДЕЛЯ
Средний вес плода на этом сроке – 3100 граммов. Рост – 49-52 сантиметра. Настраиваются органы чувств, малыш готовится к рождению, которое потребует от него огромных усилий и адаптационных способностей.
В легких накопилось достаточно сурфактанта, необходимого для полноценного дыхания, и теперь выработка этого вещества несколько замедляется, но не прекращается совсем. В случае родов прогнозы положительные, поскольку недоношенность будет легкой степени, не требующая реанимации.
Желудочно-кишечный тракт малыша сформирован и готов к грудному вскармливанию.
38 НЕДЕЛЯ
Средний вес на этом сроке – 3300-3600 граммов, рост – 50-52 сантиметра. Работа всех внутренних органов согласована между собой. Не работают пока только легкие, их час придет сразу после того, как малыш родится. Количество шевелений заметно уменьшилось, зато пинки и толчки стали болезненными, ведь вод стало мало.
39 НЕДЕЛЯ
Рост – более 53 сантиметров. Вес 2900-3000 граммов, а есть богатыри – за 4 килограмма. Практически завершился процесс накопления сурфактанта в легочной ткани. Легкие готовы к самостоятельному дыханию. Все еще продолжается отладка нервной системы, но этот процесс будет протекать и после рождения, в течение всего первого года жизни. У ребенка есть свой режим дня, он спит и бодрствует в определенные промежутки времени.
Головка малыша прижата к выходу из матки, ручки сложены на груди. Он готов к рождению.
40 НЕДЕЛЯ
Все органы сформированы. Хрящевая ткань затвердела, кости скелета тоже. Свободными и подвижными остаются только кости черепа, это необходимо, чтобы без травм пройти по родовым путям.
Из-за неудобств, которые ребенок испытывает из-за тесноты в утробе, у него начинает вырабатываться гормон стресса – адреналин. Он тоже помогает организму матери подготовиться к родовой деятельности. Под его воздействием усиливается выработка окситоцина, и быстрее раскрывается шейка матки. Плацента имеет последнюю, третью степень зрелости.
В последние дни лучше сократить в рационе количество продуктов с содержанием кальция, чтобы не вызвать раннего отвердения костей черепа, особенно если беременность пролонгируется до 42 недели.
С началом родовых схваток начнется раскрытие шейки матки, и когда она откроется полностью, малыш начнет продвижение вперед. Каждое его движение и поворот в процессе прохождения родовых путей будет рефлекторным (не зря нервная система так старательно и долго к этому готовилась). Малыш как будто знает, как и что сделать в ту или иную минуту. Этот процесс называется биомеханизмом родов.
Женщине на протяжении всей беременности важно сохранять спокойствие и не нервничать, поскольку мышечные зажимы, к которым приводят стресс и страх, являются основной причиной родовой боли, разрывов.
Ультразвуковое исследование представляет собой обязательную процедуру, которую проходят все беременные женщины в период вынашивания плода. Благодаря этому диагностическому методу специалисты могут контролировать развитие ребенка в утробе, а также оценивать состояние будущей матери в этот важный период.
Организм женщины за время беременности полностью меняется. И действительно интересно, полезно ли вынашивать и рожать ребенка?
Как правило, в этот период у женщины исчезают гинекологические заболевания, связанные с гормональными нарушениями.
Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы.
Заботясь о будущем малыше, женщина старается питаться полезными продуктами, что положительно сказывается на общем состоянии организма беременной. Как правило, будущая мама избавляется от вредных привычек, если таковые имелись до беременности. Такой отказ тоже положительно влияет на весь организм.
Можно посетить курсы для будущих родителей, где есть возможность завести новые знакомства, которые разделяют общие интересы. Что впоследствии может стать крепкой дружбой или возможно перерасти в деловые отношения.
Налаживаются замечательные отношения с близкими людьми, в особенности с мужем. Сами отношения становятся намного теплее и нежнее.
Беременность омолаживает организм женщины, особенно это касается мамочек после 35-40 лет. После рождения ребенка они вновь ощущают себя молодыми. Это и неудивительно, за время беременности изменился гормональный фон, что положительно влияет на месячный цикл и внешний вид. Беременность и роды в зрелом возрасте восстанавливают регулярность менструаций, если с этим были проблемы.
Нормальные роды — своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предложении, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Объективньши признаками родов являются: сокращения матки с определенной регулярностью (во время активной фазы не менее 3-х схваток за 10 мин) и структурные изменения шейки матки (укорочение-сглаживание-раскрытие).
Роды состоят из 3-х периодов. Первый период родов — время от начала родов до полного раскрытия маточного зева.
Первый период родов состоит из латентной и активной фазы. Латентная фаза характеризуется сокращениями матки (нередко болезненными), сглаживанием и прогрессирующим раскрытием маточного зева до 5 см. Активная фаза характеризуется регулярными болезненными сокращениями матки, более быстрым раскрытием маточного зева от 5 см до полного раскрытия. Максимальная продолжительность латентной фазы у первородящих не более 20 часов, у повторнородящих -14 часов. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах.
Второй период родов — время от полного раскрытия маточного зева до рождения плода. Продолжительность второго периода при первых родах обычно не более 3 часов, при повторных — не более 2 часов. Продолжительность второго периода может увеличиться еще на 1 час при эпидуральной анальгезии и составлять 4 часа у первородящих и 3 часа у повторнородящих пациенток.
Третий период родов — время от рождения плода до рождения последа. В 90% третий период родов завершается в течение 15 минут, еще в 7% — в течение 30 минут после рождения плода.
- Предлежание плаценты (полное, неполное с кровотечением);
- Преждевременная отслойка нормально расположенной плаценты;
- Предыдущие операции на матке (два и более КС, одно КС в сочетании с другими относительными показаниями, миомэктомия (за исключением субмукозного расположения миоматозного узла и субсерозного на тонком основании), операции по поводу пороков развития матки в анамнезе);
- Неправильные положение и предлежание плода (поперечное, косое положения, тазовое предлежание плода с предполагаемой массой 3600 г и более, а также тазовое предлежание в сочетании с другими относительными показаниями к КС, лобное, лицевое, высокое прямое стояние стреловидного шва);
- Многоплодная беременность (при любом неправильном положении одного из плодов, тазовое предлежание 1-го плода); фето-фетальный трансфузионный синдром. При головном предлежании 1-го плода эффект планового кесарева сечения в снижении перинатальной заболеваемости и смертности для второго плода неизвестен, поэтому в этом случае кесарево сечение не должно проводиться рутинно. Если предлежание 1-го неголовное, то эффект планового кесарева сечения в улучшении исходов так же неизвестен, однако в данном случае необходимо плановое кесарево сечение.
- Беременность сроком 41 нед и более при отсутствии эффекта от подготовки к родам;
- Плодово-тазовые диспропорции (анатомически узкий таз II-III степени сужения, деформация костей таза, плодово-тазовые диспропорции при крупном плоде, клинический узкий таз); Пельвиометрия не используется для принятия решения о способе родоразрешения. Определение размеров плода клинически и по ультразвуковым данным не может точно выявить плодово-тазовую диспропорцию
- Анатомические препятствия родам через естественные родовые пути (опухоли шейки матки, низкое (шеечное) расположение большого миоматозного узла, рубцовые деформации шейки матки и влагалища после пластических операций на мочеполовых органах, в т.ч. зашивание разрыва промежности III степени в предыдущих родах);
- Угрожающий или начавшийся разрыв матки;
- Преэклампсия тяжелой степени, HELLP синдром или эклампсия при беременности и в родах (при отсутствии условий для родоразрешения per vias naturales);
- Соматические заболевания, требующие исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка и др.);
- Дистресс плода (острая гипоксия плода в родах, прогрессирование хронической гипоксии во время беременности при «незрелой» шейке матки, декомпенсированные формы плацентарной недостаточности);
- Выпадения пуповины;
- Некоторые формы материнской инфекции: — при отсутствии лечения ВИЧ-инфекции во время беременности или при вирусной нагрузке более 1000 копий/мл, — при гепатите В нет доказательств, что плановое кесарево сечение снижает риск передачи инфекции новорожденному, поэтому оно не требуется. Передача гепатита В может быть снижена при назначении ребенку иммуноглобулина и вакцинации. При гепатите С не требуется плановое кесарево сечение, т.к. риск передачи инфекции не снижается. Женщины с первичным генитальным герпесом в III триместре должны быть родоразрешены путем планового кесарева сечения. Женщины с рецидивирующим ВПГ должны быть информированы о недоказанном эффекте планового кесарева сечения в плане передачи новорожденному, и плановое кесарево сечение не требует рутинного применения
- Некоторые аномалии развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров и др.) и нарушение коагуляции у плода.
Занятия по психопрофилактической подготовки беременных к родам
Основными задачами психопрофилактической подготовки беременных к родам являются:
1. Выработка у женщин сознательного отношения к беременности и восприятия родов как физиологического процесса;
2. Создание благоприятного эмоционального фона и уверенности в нормальном течении беременности и родов;
3. Формирование у беременных умения мобилизовать свою волю для преодоления страха перед родами.
Психологическую подготовку к родам проводит в поликлинике ТОГБУЗ «Сосновская ЦРБ» медицинский психолог в кабинете № 56 - вторник, четверг.
Роды состоят из 3-х периодов. Первый период родов - время от начала родов до полного раскрытия маточного зева.
Первый период родов состоит из латентной и активной фазы. Латентная фаза характеризуется сокращениями матки (нередко болезненными), сглаживанием и прогрессирующим раскрытием маточного зева до 5 см. Активная фаза характеризуется регулярными болезненными сокращениями матки, более быстрым раскрытием маточного зева от 5 см до полного раскрытия. Максимальная продолжительность латентной фазы у первородящих не более 20 часов, у повторнородящих -14 часов. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах. В этот период, если сила схваток велика, женщине могут предложить и выполнить эпидуральную анальгезию, для снижения болевых ощущений.
Второй период родов - время от полного раскрытия маточного зева до рождения плода. Продолжительность второго периода при первых родах обычно не более 3 часов, при повторных - не более 2 часов. Продолжительность второго периода может увеличиться еще на 1 час при эпидуральной анальгезии и составлять 4 часа у первородящих и 3 часа у повторнородящих пациенток.
Третий период родов - время от рождения плода до рождения последа. В 90% третий период родов завершается в течение 15 минут, еще в 7% - в течение 30 минут после рождения плода.
Сегодня партнёрские роды – довольно распространённое явление. В России они появились значительно позже, чем в Европе и Америке, но достаточно быстро набрали свою популярность. Попробуем разобраться, почему.
Партнёрские роды по-другому называют семейно-ориентированными родами. Если обычно женщина рожает в одиночку, находясь под присмотром акушеров и гинекологов, то партнёрские роды допускают присутствие близкого человека рядом с роженицей на протяжении всего периода родов. Чаще всего это муж, но в качестве партнёра может быть и любой другой человек: мама, сестра, близкая подруга или же психолог. Главное, чтобы рядом с этим человеком женщина чувствовала себя комфортно.
Именно благодаря тому, что рядом с роженицей находится помощник, который выполняет её просьбы, контролирует состояние и поддерживает настрой, она полностью концентрируется на родовом процессе, что может сделать его комфортным и даже приятным. Поэтому такие роды рекомендуют многие врачи, психологи, а также рожавшие таким образом женщины.
Каковы задачи партнёра на семейно-ориентированных родах?
Стоит отметить, что партнёрские роды – это не своеобразное развлечение. Будучи подготовленным к данному процессу, партнёр оказывает роженице моральную поддержку и помощь в случае необходимости, а не просто наблюдает роды со стороны.
Женщину нужно сопроводить в приёмное отделение родильного дома, когда у неё начались схватки либо же отошли воды со слизистой пробкой. При этом желательно, чтобы она не была вынуждена тащить все собранные сумки самостоятельно, а их достаточно много, и они могут быть тяжёлыми.
Некоторые женщины, особенно если они рожают впервые, могут эмоционально воспринять начало родов и запаниковать. В таком случае роженицу необходимо успокоить, проследить, все ли вещи собраны и оперативно выдвигаться в роддом. Партнёр должен действовать спокойно и без лишней суеты, чтобы лишний раз не нервировать женщину.
На протяжении родов партнёр контролирует состояние и самочувствие роженицы, чтобы позвать медицинский персонал при необходимости.
В процессе родов женщина сильно устаёт и не в состоянии контролировать ситуацию. Поэтому на партнёра возлагается обязанность отмечать время схваток и интервал между ними, а также следить, чтобы роженица ходила в туалет. Иногда женщины испытывают сильные болевые ощущения, но не дифференцируют их, а они могут быть вызваны из-за того, что мочевой пузырь наполнен. Партнёр ежечасно предлагает роженице сходить в туалет. При этом желательно сопровождать её туда, чтобы поддержать, если по пути женщину застанет схватка.
По просьбе роженицы нужно дать ей попить. Не стоит забывать, что многих женщин во время родов одолевает жажда, поэтому в роддом с собой необходимо взять достаточное количество воды.
Чтобы периоды родов быстрее сменяли друг друга, врачи рекомендуют больше ходить и использовать фитбол. В процессе ходьбы или упражнений может начаться схватка, поэтому женщина может потерять равновесие. Нужно быть рядом с роженицей во время выполнения физических нагрузок, чтобы поддержать её.
Партнёр чётко должен выполнять указания врачей, чтобы не помешать их деятельности. Не нужно высказывать собственное мнение, что-то советовать и мешать медицинскому персоналу выполнять свою работу. Врачи знают, как вести роды и что лучше сделать для рождения здорового малыша, а излишняя суета их только отвлекает.
Ну и, конечно, первоочередная задача – обеспечение спокойствия и комфорта для женщины. Нужно разговаривать с роженицей, держать её за руку, а также можно выполнять дыхательные упражнения во время схваток вместе с ней и делать ей массаж. Со специальными массажными техниками для рожениц можно ознакомиться на подготовительных курсах, а также при помощи различных обучающих материалов
Исключительно грудное вскармливание — грудное вскармливание без докармливания другой едой или допаивания, в том числе и водой (за исключением лекарств или витаминов и минеральных добавок; допускается также сцеженное или донорское грудное молоко, в том числе обогащенное). Преимущественно грудное вскармливание — грудное вскармливание с допаиванием водой.
Грудное вскармливание — исключительно грудное вскармливание, либо преимущественно грудное вскармливание.
Смешанное вскармливание — кормление ребенка грудным молоком (в том числе материнским сцеженным или донорским) в любом сочетании с адаптированной молочной смесью.
Искусственное вскармливание — кормление ребенка только детскими молочными смесями.
Термин «грудное вскармливание» является общепринятым и, в отличие от термина «естественное вскармливание», более широким понятием. Он подразумевает кормление ребенка не только непосредственно из груди матери («естественное вскармливание»), но и сцеженным материнским или донорским молоком.
Организация грудного вскармливания
В ноябре 2017 г. ВОЗ выпустила новое руководство, в котором обновила рекомендации по поддержке грудного вскармливания. В документе была подтверждена важность раннего начала грудного вскармливания и внесено уточнение о его начале в течение первого часа после рождения ребенка, а также контакта кожа-к-коже (в первые 10 мин после родов), продолжительностью не менее 2 ч, которые должны осуществляться под наблюдением медперсонала. Десять шагов успешного грудного вскармливания (ВОЗ, обновление 2018)
- В полной мере соблюдать Международный кодекс маркетинга заменителей грудного молока и соответствующие резолюции Всемирной ассамблеи здравоохранения.
- Иметь зафиксированную в письменном виде политику в отношении практики грудного вскармливания и доводить ее до сведения всего медико-санитарного персонала.
- Создать постоянный мониторинг и систему управления данными.
- Обеспечить наличие у персонала достаточных знаний, компетентности и навыков в вопросах поддержки грудного вскармливания.
- Информировать всех беременных женщин и их семьи о важности и методах грудного вскармливания.
- Содействовать немедленному и непрерывному контакту «кожа-к-коже» и поддерживать матерей начинать грудное вскармливание как можно быстрее после рождения ребенка.
- Помогать матерям начать и сохранять грудное вскармливание и преодолевать возникающие трудности.
- Не давать новорожденным, находящимся на грудном вскармливании, никакой иной пищи или жидкости, кроме грудного молока, за исключением случаев медицинских показаний.
- Практиковать совместное пребывание матери и новорожденного 24 ч в сутки.
- Поддерживать матерей своевременно распознавать сигналы ребенка о его готовности к кормлению.
- Информировать матерей по вопросам использования и рисков применения бутылочек для кормления, сосок и пустышек.
- После выписки из родильного дома родители должны иметь возможность получать своевременную поддержку в вопросах грудного вскармливания.
В документе также отмечено, что в случае временного разлучения матери со своим ребенком ее необходимо обучить технике сцеживания грудного молока как способу поддержания лактации, а для докорма по медицинским показаниям у доношенных младенцев может быть использована чашка, ложка, либо бутылка с соской. В Российской Федерации поддерживаются основные принципы ВОЗ по поддержке грудного вскармливания. В родильном доме с целью успешного становления достаточной по объему и продолжительности лактации необходимо:
- выкладывать здорового обнаженного новорожденного ребенка на живот или грудь матери после неосложненных родов на срок от 40 мин до 2 ч (ребенок должен быть обсушен, укрыт теплой сухой пеленкой и/или одеялом, на голову должна быть надета шапочка);
- первичную обработку новорожденного, антропометрию и пеленание проводить не менее чем через 1 ч от момента рождения, после контакта с матерью;
- обучать матерей технике кормления ребенка грудью и сохранению лактации даже в случае временного (по медицинским показаниям) разделения матери и ребенка (Методическое письмо Министерства здравоохранения и социального развития РФ от 13.07.2011).
Необходимо обеспечивать преемственность в работе женской консультации, акушерского стационара, детской поликлиники и детского стационара. Важно исключить рекламу заменителей грудного молока, бутылочек, пустышек и сосок в медицинской организации (памятки, буклеты, лекции и беседы, бесплатное распространение образцов и др.).
С целью осуществления свободного вскармливания «по требованию» здоровый ребенок после рождения должен переводиться вместе с матерью в палату совместного пребывания. Показано, что при свободном вскармливании объем лактации превышает таковой при вскармливании по часам. Раннее прикладывание к груди и кормление «по требованию» являются ключевыми факторами обеспечения полноценной лактации и способствуют становлению тесного психоэмоционального контакта между матерью и ребенком. В этот период крайне важно не докармливать ребенка молочной смесью, введение которой сравнимо с «метаболической катастрофой». В первые недели жизни новорожденного целесообразно придерживаться свободного вскармливания, прикладывая ребенка к груди не реже чем через 1,5–2 ч днем и через 3–4 ч ночью. В ночное время в крови у женщины повышается концентрация пролактина, который способствует синтезу грудного молока. Это особенно важно в период становления лактации. В дальнейшем, на фоне полноценной лактации, мать и ребенок выбирают комфортное для них «расписание», при котором дневные кормления осуществляются, как правило, через 2,5–3,5 ч, а ночной интервал увеличивается. Ночью в грудном молоке значимо повышается концентрация мелатонина — основного гормона, регулирующего сон. Важно помнить, что плач ребенка не всегда обусловлен чувством голода и может быть вызван другими причинами: например, потребностью в контакте с матерью, младенческими коликами, дискомфортом, переменой обстановки, перегревом или охлаждением ребенка, болью и др. Принято считать, что в процессе каждого кормления первые порции молока («переднее» молоко) содержат больше углеводов, а последние («заднее» молоко) богаты жиром. Однако исследования показали, что в течение одного кормления синтезируется молоко одного состава, но при длительных перерывах между кормлениями часть жировых глобул оседает на стенках молочных протоков, поэтому в полости остается обедненное по жировому компоненту «переднее молоко», которое ребенок и высасывает в начале кормления. По мере продолжения сосания жировые глобулы начинают отрываться от стенок и смешиваются с молоком, «делая» его более жирным. Именно поэтому в «задних» порциях молока концентрация жира выше. Различия в составе молока касаются и гормонов, в частности грелина и лептина, принимающих участие в регуляции аппетита. В первых порциях молока содержится больше грелина, стимулирующего аппетит, а в последующих — лептина — гормона насыщения. При частом прикладывании ребенка к груди, а также частой смене груди во время одного кормления, разделение на «переднее» и «заднее» молоко практически нивелируется.
В роддоме медицинский персонал (консультанты по грудному вскармливанию) должен обучить женщину правильному прикладыванию ребенка к груди. В начале становления лактации важно избежать раздражения и трещин сосков, затрудняющих процесс кормления. Единственно доказанным фактором риска появления трещин сосков является неправильная техника кормления. При необходимости остановить кормление матери следует аккуратно ввести свой палец в угол рта ребенка и осторожно освободить грудь, чтобы предупредить травматизацию соска. Дополнительным фактором, способствующим возникновению трещин, является мытье груди до и после кормления. При этом смывается защитная смазка, выделяемая железами Монтгомери. В связи с этим вполне достаточным считается прием гигиенического душа 1–2 раз в день. Препятствовать эффективному сосанию может короткая уздечка языка у новорожденного. В таких ситуациях ее необходимо подрезать в условиях стационара или стоматологического кабинета.
Гипогалактия и показания к введению докорма
Первоначальная потеря (8–10%) массы тела новорожденного ребенка не является абсолютным показанием к введению ему докорма адаптированной смесью. Для более точной оценки динамики массы тела можно использовать данные, полученные при обследовании более 160 000 здоровых детей , которые свидетельствуют, что при оптимальной поддержке грудного вскармливания первоначальная убыль массы тела составляет в среднем 5,5% (при этом после вагинальных родов — меньше, чем после оперативных). На основании полученных результатов были разработаны почасовые номограммы потери массы тела для здоровых новорожденных, согласно которым первоначальная потеря массы тела не должна превышать 75-й центиль, или 5–6% через одни сутки после рождения, 7–8% — через двое суток, 9–10% — через трое суток и более (рис. 3.1). При более высоких значениях убыли первоначальной массы тела ставится вопрос о назначении докорма.
Возможные показания к введению докорма в раннем неонатальном периоде со стороны ребенка:
- гипогликемия, в том числе бессимптомная (клинический протокол «Диагностика и лечение гипогликемии новорожденных», 2015);
- симптомы, указывающие на недостаточное потребление молока (протокол Международной академии медицины грудного вскармливания, 2017):
- клинические или лабораторные признаки обезвоживания (вялость, сухость слизистых оболочек, урежение мочеиспусканий, повышение уровня натрия в сыворотке крови);
- потеря массы тела ниже 75-го перцентиля (начиная с рождения), а также после 5 сут более чем на 8–10%;
- гипербилирубинемия, связанная с недостаточным потреблением грудного молока (начинается на 2–5-й день жизни, сопровождается потерей массы, задержкой стула и недостаточным мочеиспусканием);
- стул менее 4 раз за первые 4 сут жизни или продолжение отхождения мекония на 5-е сут.
Со стороны матери:
- отсроченная лактация;
- первичная железистая недостаточность (первичная гипогалактия встречается менее чем у 5% женщин);
- патология грудных желез; операции, ведущие к недостаточной выработке молока;
- нестерпимая боль во время кормления, не связанная ни с какими вмешательствами;
- тяжелые хронические заболевания матери, оказывающие влияние на лактацию (эндокринные и др.).
Выбор докорма
Предметом первого выбора для докорма следует считать сцеженное материнское молоко (молозиво), которое необходимо использовать в случаях неэффективного сосания: при вялости ребенка, втянутом или крупном соске и других проблемах, возникающих при кормлении. Лишь при отсутствии молозива (молока) в груди матери после кормления для докорма ребенка используется адаптированная молочная смесь или гипоаллергенная смесь, если ребенок находится в группе риска по развитию аллергических заболеваний. Ряд отечественных и зарубежных педиатрических школ считают, что гипоаллергенным смесям следует отдавать предпочтение, учитывая высокую проницаемость кишечного барьера в первые 7–10 дней жизни ребенка. Обоснованным является индивидуальный подход: в каждом конкретном случае медицинский работник должен определить, превышают ли клинические преимущества использования смеси потенциальные негативные последствия ее применения. В соответствии с протоколом Международной академии медицины грудного вскармливания (ABM Clinical Protocol #3, 2017), для выбора докорма рекомендован следующий подход:
- предметом первого выбора должно быть сцеженное материнское молоко;
- при недостаточном объеме материнского молозива (молока) следует отдавать предпочтение донорскому молоку (при его наличии);
- при отсутствии донорского молока адаптированные смеси на основе гидролизата белка являются наиболее предпочтительными по сравнению со стандартными молочными смесями, так как они исключают ранний контакт с цельным коровьим молоком и способствуют более быстрому снижению уровня билирубина.
Кормление ребенка сцеженным грудным молоком
В случае раздельного пребывания матери и ребенка или невозможности прикладывания ребенка к груди мать следует обучить технике ручного или аппаратного сцеживания и начать его в первый час после рождения ребенка. Медицинские показания для кормления ребенка сцеженным грудным молоком (или противопоказания к кормлению непосредственно из груди матери)
- тяжелое состояние новорожденного; • отдельные врожденные пороки развития челюстнолицевого аппарата,
- гестационный возраст менее 32 нед;
- затянувшаяся гипербилирубинемия (более 3 нед), связанная с составом грудного молока (отдельные компоненты грудного молока снижают активность ферментов, участвующих в конъюгации непрямого 25 билирубина), когда уровень билирубина превышает 250 мкмоль/л; при этом с лечебно-диагностической целью возможно кормление ребенка сцеженным пастеризованным грудным молоком в течение 1–3 сут;
- болезни ребенка, связанные с нарушением аминокислотного обмена (фенилкетонурия, тирозинемия, болезнь кленового сиропа, другие аминоацидопатии и органические ацидурии), когда сцеженное молоко используется в сочетании со специализированным лечебным продуктом и строго дозируется.
Выделяют ряд состояний, требующих частичного или полного кормления ребенка сцеженным грудным молоком: выход женщины на работу/учебу, кормление близнецов (при невозможности одновременного кормления из груди), наличие трещин сосков и др. При вскармливании сцеженным грудным молоком для сохранения лактации необходимо регулярное, максимально полное сцеживание молока из двух молочных желез, не реже каждых 3–3,5 ч. Установлена микробиологическая безопасность сцеженного грудного молока для грудного ребенка при условии соблюдения всех правил его сбора и сроков хранения. Замороженное грудное молоко по питательной ценности лишь незначительно уступает нативному молоку. Его биологическая ценность также находится на достаточно высоком уровне.
Индивидуальный банк грудного молока является удобным и современным способом сохранения грудного вскармливания у ребенка в различных жизненных ситуациях, не позволяющих осуществлять полноценное кормление из груди матери. Индивидуальный банк грудного молока представляет собой запасы замороженного материнского грудного молока, размещенные порционно в стерильные емкости, хранящиеся при низких температурах в бытовой морозильной камере холодильника (-18…-20°C) и готовые к использованию для кормления ребенка.
- Обработка рук и груди перед сцеживанием. Перед сцеживанием необходимо вымыть руки с мылом, мытье молочной железы не является обязательным.
- Техника сцеживания. Разница в степени микробного загрязнения молока, полученного путем ручного или аппаратного сцеживания, отсутствует. Нет необходимости удалять первые капли молока в начале сцеживания: они не являются более контаминированными, чем последующие порции.
- Хранение. Сцеживание и сбор грудного молока осуществляется в специальные стерильные индивидуальные емкости (контейнеры) из стекла, полипропилена (в том числе мягкого), не содержащего бисфенола A, или другого разрешенного пищевого пластика. Емкости со сцеженным молоком должны быть промаркированы (дата сцеживания). Допускается хранение закрытых емкостей с молоком:
- при комнатной температуре в течение 4 ч;
- в холодильнике при температуре 4 ± 2°С не более 24 ч; • в морозильной камере при температуре -18°C в течение 3–12 мес (оптимально не более 3 мес). Хранящиеся в холодильной камере емкости со сцеженным молоком можно дополнять до объема 150 мл новыми порциями грудного молока в течение не более чем 24 ч от момента сцеживания первой порции. Свежесцеженное молоко может быть добавлено только после его предварительного охлаждения в холодильной камере. Не следует заполнять контейнер до самого верха, так как во время замораживания объем молока несколько увеличивается. Особый запах хранящегося молока (связанный с незначительным гидролизом жира и окислением жирных кислот) и возможное его расслоение не является признаком его недоброкачественности.
- Размораживание. Размораживать емкости с грудным молоком следует в холодильнике при температуре 4 ± 2°C до полного его оттаивания с последующим подогревом до температуры кормления под струей теплой воды или в емкости с теплой водой (при температуре не более 37–40°C), а также в подогревателе для детского питания. Медленное размораживание молока приводит к меньшей потере жира. Размораживание в микроволновой печи не запрещено, но может приводить к неравномерному разогреву и частичному снижению активности иммунных факторов в молоке. Размороженное и подогретое молоко следует использовать сразу, повторное замораживание молока и его хранение в холодильнике до следующего кормления недопустимо. Недопитое ребенком молоко через 1–2 ч после кормления следует вылить. Не подвергавшееся подогреву размороженное грудное молоко допускается хранить в холодильнике при температуре 4 ± 2°C не более 24 ч.
Противопоказания к грудному вскармливанию
В соответствии с рекомендациями ВОЗ, женщины с вирусом иммунодефицита человека (ВИЧ) могут кормить ребенка грудью, если они получают антиретровирусную терапию. В Российской Федерации ВИЧ-инфицирование матери является абсолютным противопоказанием для кормления ребенка грудным молоком. Также ребенок не прикладывается к груди матери из группы высокого риска, не прошедшей 3-кратного дородового тестирования на ВИЧ, до момента получения отрицательного результата в родильном доме (Рекомендации по проведению профилактики передачи ВИЧ-инфекции от матери к ребенку, 2015).
Абсолютными противопоказаниями являются острые психические расстройства у женщин, особо опасные инфекции (тиф, холера и др.), открытая форма туберкулеза, а также носительство Т-лимфотропного вируса.
Возможными противопоказаниями к грудному вскармливанию со стороны матери являются следующие состояния или заболевания: эклампсия, обильное кровотечение во время родов и послеродовом периоде, выраженная декомпенсация при хронических заболеваниях сердца, легких, почек, печени, тяжелое состояние женщины при инфекционных заболеваниях. Такие заболевания кормящей матери, как краснуха, ветряная оспа, корь, эпидемический паротит, простой герпес, острые кишечные и респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, не являются противопоказанием к кормлению грудью при соблюдении правил общей гигиены. Однако при наличии герпетических высыпаний на коже в области груди кормление из нее временно прекращается. При цитомегаловирусной инфекции вирус активно выделяется с грудным молоком, но заболевание у ребенка протекает, как правило, кратковременно и бессимптомно, поэтому, согласно международным рекомендациям, серопозитивные матери могут кормить грудью доношенных детей (польза превышает риск негативных последствий). При гепатите В у женщин грудное вскармливание возможно при проведении вакцинации в сочетании с введением специфического иммуноглобулина после рождения ребенка. Вероятность инфицирования вирусом гепатита С через грудное молоко минимальна. Но при остром течении гепатита В и С, а также в случае развития мастита или при кровоточивости сосков грудное вскармливание следует временно прекратить. Мать может кормить грудью при закрытой форме туберкулеза, если ребенок привит, а женщина получает соответствующее лечение препаратами, не имеющими противопоказаний для грудного вскармливания.
Не рекомендуется прекращать кормление ребенка грудью и при маститах в сочетании с проводимым лечением матери, которое совместимо с грудным вскармливанием.
Противопоказаниями к кормлению грудью является прием матерью ряда лекарственных средств, не совместимых с грудным вскармливанием. Если лекарственное средство/ биологическая активная добавка входит, согласно инструкции и Государственному реестру лекарственных средств , в категорию «противопоказаны к кормлению грудью» — грудное вскармливание следует прекратить на период приема данного средства. В случаях когда в инструкции указано «назначать с осторожностью» при кормлении грудью — вопрос о продолжении грудного вскармливания должен быть решен в индивидуальном порядке. Во время приема медикаментозных препаратов матерью необходимо внимательное наблюдение за ребенком с целью своевременного обнаружения их побочных эффектов.
Учитывая негативное воздействие табачного дыма, смолы и никотина на организм ребенка и лактацию, курящим женщинам в период лактации важно отказаться от курения. Никотин и его активный метаболит — котинин — выделяются с грудным молоком и не исчезают из него в течение суток. Никотин может снижать объем вырабатываемого молока и тормозить его выделение, а также вызывать у ребенка беспокойство, кишечные колики и приводить к низким темпам нарастания массы тела. У курящих женщин понижен уровень пролактина, что может сокращать период лактации, также снижена концентрация микронутриентов в грудном молоке по сравнению с некурящими. Содержание вредных веществ в грудном молоке будет меньше, если женщина выкуривает сигарету сразу после кормления грудью, а не до него. Не должны кормить ребенка грудью матери, страдающие алкогольной и наркотической зависимостью.
Возможна организация грудного вскармливания и при оперативных родах. Если операция проводилась под спинальной или эпидуральной анестезией, прикладывание ребенка к груди осуществляется непосредственно в родовом зале, при наркозе матери — через 4–6 ч после окончания его действия. Если ребенок не может быть приложен к груди в эти сроки, важно организовать сцеживание молозива в первые 6 часов после родов.
Абсолютные противопоказания к грудному вскармливанию со стороны ребенка:
- классическая галактоземия и подозрение на ее наличие (до момента получения результата неонатального скрининга);
- врожденная алактазия;
- глюкозо-галактозная мальабсорбция;
- болезнь включений микроворсинок, врожденная пучковая энтеропатия;
- нарушение окисления жирных кислот с различной длиной цепи.
Продолжительность грудного вскармливания. ВОЗ и ЮНИСЕФ уделяют большое внимание продолжению грудного вскармливания у детей старше одного года жизни, рекомендуя поддерживать этот процесс до двух лет и более. В документах Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (European Society of Paediatric Gastroenterology, Hepatology and Nutrition, ESPGHAN) указано, что оптимальную продолжительность грудного вскармливания каждая пара мать-ребенок определяет для себя самостоятельно. По мнению некоторых отечественных педиатров, продолжительность грудного вскармливания может составлять 1,5–2 года при условии кратности прикладывания к груди на втором году жизни не более 2–3 раз/сут. Прекращать грудное вскармливание не рекомендуется во время болезни ребенка и других стрессорных ситуаций.

